
برای دیدن محتوای سایت روی دکمه دسته بندی کلیک بفرمایید

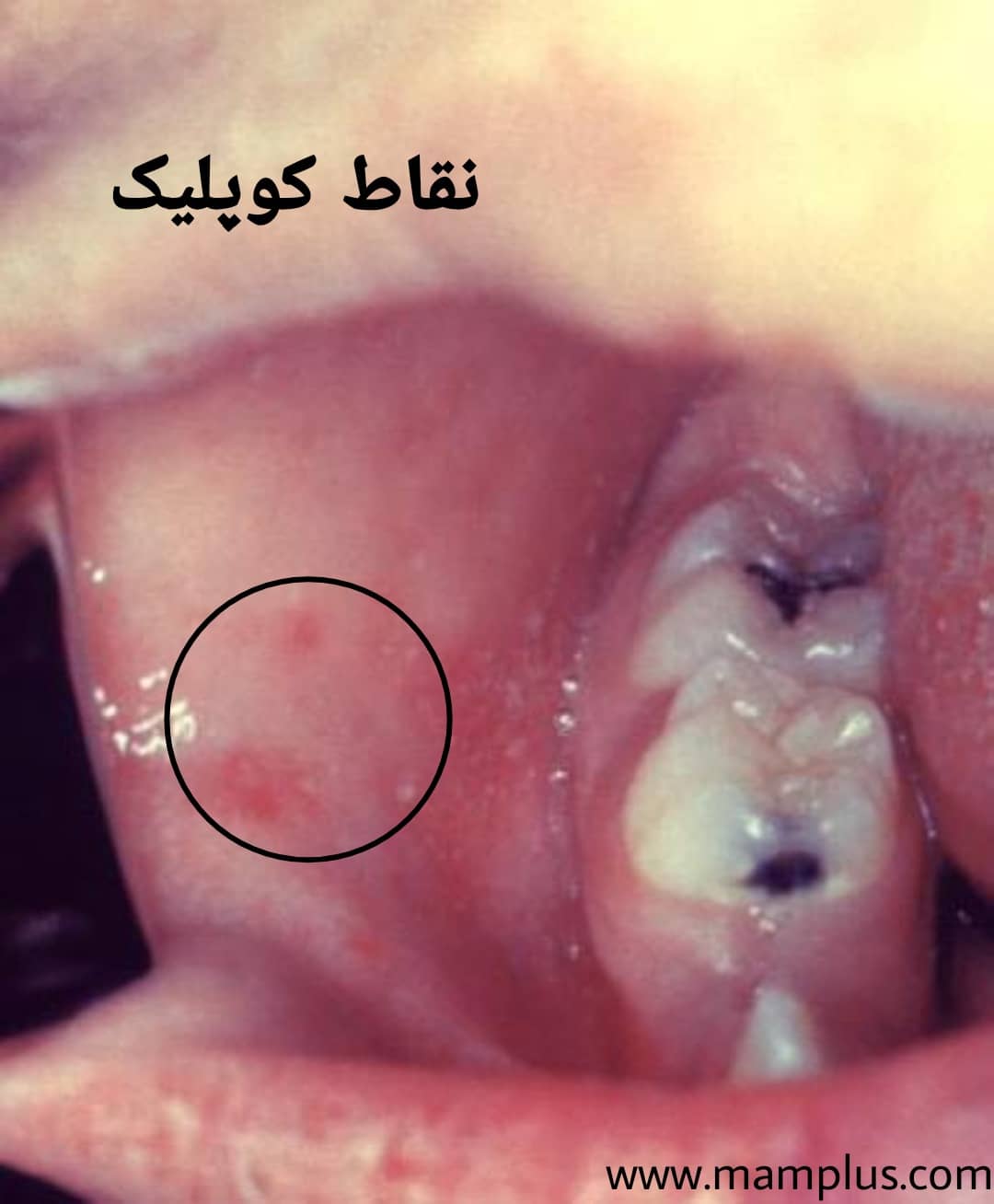
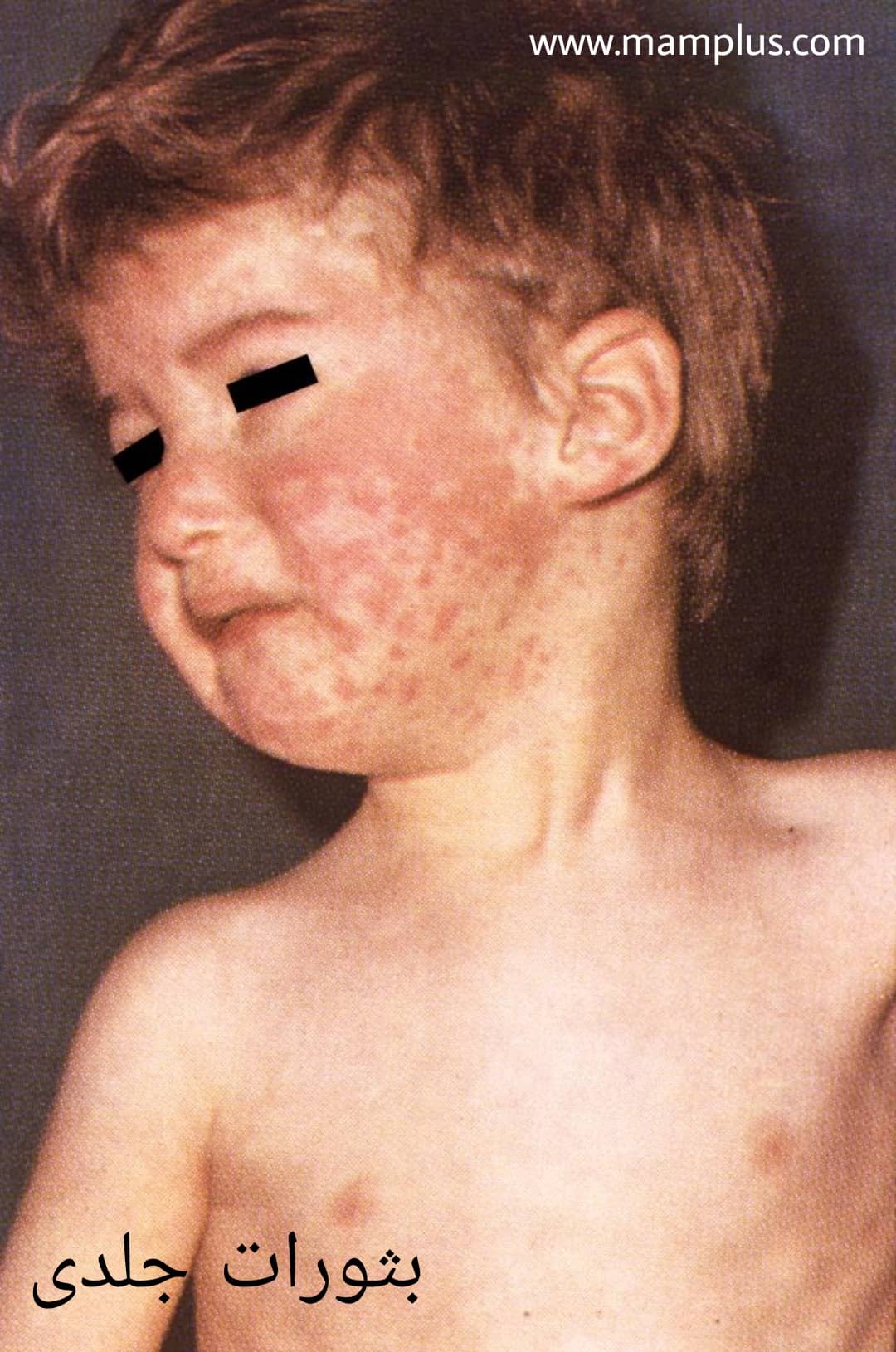
سرخک نوعی عفونت سیستم تنفسی است که نوعی ویروس RNA از گونه موربیلی ویروس (از خانواده پارامیکسو ویروس) آن را ایجاد میکند و انسان تنها مخزن آن است. این بیماری با پیشآزمون تب (تا 5/40 درجه سانتیگراد) و کسالت، سرفه، کوریزا، ورم ملتحمه و بثورات جلدی (نقاط کوپلیک) مشخص میشود. بثورات معمولاً حدود 14 روز پس از قرار گرفتن فرد در معرض بیماری ظاهر می شود. بثورات از سر به تنه تا اندام تحتانی گسترش می یابد. بیماران از 4 روز قبل تا 4 روز پس از ظاهر شدن بثورات، مسری در نظر گرفته می شوند. این ویروس در مخاط بینی و حلق افراد مبتلا به این عفونت زندگی میکند و می تواند از طریق تماس فیزیکی، سرفه و عطسه منتقل شود. ویروس سرخک میتواند تا دو ساعت در فضای هوایی زندگی کند که فرد آلوده سرفه یا عطسه کرده است. شایان ذکر است، گاهی اوقات بیماران دارای نقص ایمنی دچار بثورات نمی شوند. با وجود اینکه واکسن بیماری سرخک موجود است اما همچنان این بیماری بیش از 100 هزار کودک زیر 5 سال را بهطور سالانه در کام مرگ میکشاند. در 10 تا 14 روز اول بعد از عفونت، ویروس سرخک نهفته است. در طول این مدت هیچگونه نشانه و علائمی از بیماری دیده نمیشود. علائم اولیه معمولا تب شدید، سردرد، احساس مریضی، حساسیت به نور، التهاب چشم (ملتحمه) و آبریزش بینی میباشد. با فاصله یک الی دو روز پس از ابتلا، لکههای سفید ریز با مرکز سفید مایل به آبی روی یک پس زمینه قرمز در داخل دهان و روی لایه داخلی گونه ظاهر می شود – که به آنها لکههای کوپلیک نیز میگویند. سرفههای شدید و خشک، بیاشتهایی، خستگی، بدندرد نیز از علائم اولیه این بیماری می باشند. این مرحله خفیف 2 تا 3 روز ادامه دارد. تحریک پوستی در بیماری سرخک با لکههای قرمز کوچکی همراه است که بهآهستگی بزرگ میشوند. لکهها و برآمدگیها در شاخههای مجزا و باریک، به پوست، حالتی پر از لَک و قرمزی میدهد. بعد از چند روز هم این حالت به بازوها و سایر قسمتهای تن و بدن مانند ران و پاها منتقل میشود. ضمن اینکه تب هم بالا میرود و اغلب دمای بدن بین 40 تا 41 درجه است. تحریکات پوستی بهتدریج ازبین میرود. ابتدا این لکها و جوشها از سطح صورت محو میشوند و بعد از آن هم از ران و پاها. شخص مبتلا به سرخک در حدود 8 روز میتواند باعث انتقال بیماری به دیگران بشود که 4 روز قبل از ظاهرشدن لکههای پوستی و تا زمانی که آثار پوستی سرخک بهمدت 4 روز روی پوست هستند، امکان سرایت به دیگران وجود دارد. اغلب کودکان بین 7 تا 10 روز بهبود می یابند. سرفههای آزاردهنده ممکن است تا چند روز پس از اتمام بیماری همچنان ادامه داشته باشد. سیستم ایمنی در طی عفونت، آنتیبادی تولید میکند. این آنتیبادیها با ویروس مبارزه کرده و یک ایمنی مادامالعمر را به وجود میآورند. بعد از آن، احتمال ابتلا دوباره بسیار نادر میباشد. سرخک نوعی بیماری ویروسی و بهشدت واگیردار است که در گلو یا بینی کودکان و بزرگسالان تکثیر میشود. وقتی فرد مبتلا، سرفه یا عطسه میکند و حتی حرف میزند، ذرات کوچک ویروسی به هوا منتقل میشود و سایر افراد با تنفس هوا، این ذرات را وارد بدن خود میکنند. این ذرات میتوانند روی سطوح مختلف هم بنشینند، تا ساعتها فعال بمانند و باعث سرایت به دیگران شوند. اگر شما این سطوح را لمس کنید و بعد دست خود را به چشمها، دهان و بینی خود بمالید، ویروس وارد بدنتان خواهد شد. حدودا 90 درصدِ افرادی که در ارتباط با بیمار یا درمعرض این ویروس قرار میگیرند، به سرخک مبتلا خواهند شد. برخی از افراد به دلیل مشکلاتی مانند نقص ایمنی یا مصرف داروهای خاصی مانند دوزهای بالای استروئیدها یا افرادی که شیمی درمانی می کنند، نمی توانند واکسن MMR را دریافت کنند. کسانی که دوز تقویت کننده دوم MMR را دریافت نکرده اند در برابر سرخک مصونیت کامل ندارند. بیشتر کودکان تا سن 4 الی 6 سالگی واکسن تقویتی خود را دریافت نمی کنند. واکسن اول حدود 93 درصد مؤثر است، اما واکسن دوم 97 درصد مؤثر است. تقریباً در 3 درصد از افراد واکسینه شده این اتفاق می افتد. این کمبود باعث می شود احتمال ابتلا به سرخک و بیماری شدیدتر شود. مثلا سفرهای بینالمللی باعث افزایش احتمال ابتلا به این بیماری می شود زیرا سرخک در برخی نقاط دنیا مثل کشورهای درحالِ توسعه شیوع بیشتری دارد. سرخک ممکن است در مبتلایان کم سن، نوزادان، کودکان دچار سوءتغذیه و افراد که سیستم ایمنی بدنشان خوب کار نمیکند، منجر به عوارض جدی از جمله کوری، التهاب مغز یا آنسفالیت، اسهال شدید، عفونت گوش و ذاتالریه بشود که مجموع این عوارض میتواند منجر به مرگ شود. همچنین ممکن است منجر به التهاب حنجره یا التهاب دیوارههای داخلی لوله های تنفسی شود. بطور طبيعي سرخك فقط در انسان ديده ميشود. اپيدميهاي سرخك در دورههاي 2 تا 3 ساله و در طي اواخر زمستان و اوایل بهار در مناطقي كه واكسيناسيون صورت نميگيرد رخ ميدهد. اين بيماري در مناطق شهري شيوع بيشتري دارد. به زنان باردار فاقد مصونیت در برابر سرخک، ایمونوپروفیلاکسی غیرفعال با ایمونوگلوبولین 400 mg/kg داخل وریدی تجویز خواهد شد و واکسیناسیون فعال در طول بارداری انجام نمیشود چون واکسن دارای ویروس زندۀ تضعیف شده است و می تواند برای مادر مشکلات جدی ایجاد کند. اگر چه، زنان مستعد را میتوان به طور روتین در دورۀ بعد زایمان، واکسینه کرد و شیردهی ممنوع نیست. همچنین لازم است در دوران حاملگی از اجتماعات مردمی، مانند اتاق انتظار درمانگاهها، وسایل نقلیۀ همگانی یا مراکز خرید اجتناب کنید. شریک زندگی شما و سایر نزدیکان تان اگر مطمئن نیستند که قبلاً واکسن زده یا این بیماری را گرفته اند، بایستی با مراجعه به درمانگاه واکسن سُرخک را دریافت کنند. هرچه تعداد اطرافیان واکسن زدۀ یک فرد باردار بیشتر باشد، ریسک شیوع سرایت کمتر می شود. ویروس سرخک می تواند به جفت وارد شود اما به نظر نمی رسد روی جنین اثرگذار باشد. با این حال میزان سقط خودبهخودی، زایمان زودرس و نوزاد کم وزن با ابتلا مادر به سرخک افزایش مییابد. اگر مادری مدت کوتاهی قبل از تولد مبتلا به سرخک شود خطر عفونت جدی در نوزاد، به خصوص نوزاد نارس، وجود دارد. سرخک معمولاً بر اساس علائم پوستی و همچنین یک لکه کوچک و مایل به آبی با رنگ سفید بر روی زمینه قرمز روشن – لکه کوپلیک – بر روی سطح داخلی گونه تشخیص داده میشود. اما از روی علائم بالینی نمیتوان با قطعیت در مورد تشخیص بیماری نتیجهگیری کرد و تشخیص نهایی با جدا کردن آنتی بادی (IgM) اختصاصی سرخک از خون یا بزاق بیمار انجام میشود. همچنین از افراد مشکوک، نمونه بزاق و ادرار نیز تهیه می شود. داروهای کاهندهی تب برای پایین آوردن تب بیمار باید از داروهای بدون نسخهای چون استامینوفن (تیلنول و …)، ایبوپروفن (قرص ادویل، موترین مخصوص کودکان و…) یا ناپروکسن (Aleve) استفاده شود. به کودکان و نوجوانانی که علائم سرخک دارند، آسپرین ندهید. با وجود اینکه مصرف آسپرین برای کودکان بالای ۳ سال مجاز است، اما هرگز به کودکان و نوجوانانی که درحال بهبودی از علائم بیماریهایی نظیر آنفولانزا یا آبله مرغان هستند، آسپرین ندهید. علت این است که آسپرین میتواند باعث بروز سندروم رِی (Reye’s syndrome) میشود که وضعیتی نادر اما کشنده است. آنتیبیوتیکها اگر با وجود سرخک، عوارضی چون عفونت گوش و ذاتالریه به سراغ کودک بیاید، ممکن است پزشک برای درمان از آنتی بیوتیک ها استفاده کند. ویتامین A کودکانی که کمبود ویتامین A دارند، شدیدتر از بقیه به سرخک مبتلا میشوند. مصرف این ویتامین از شدت بیماری میکاهد. برای کودکان بالای ۱ سال، دُز مصرفی ویتامین، ۲۰۰ هزار UI است. (UI واحد بینالمللی دُز دارویی است). استراحت کنید و از فعالیتهای پرتحرک بپرهیزید. مایعات زیادی چون آب، دمنوش های گیاهی و آبمیوه بنوشید و اجازه دهید که فقدان آب ازدسترفته بهخاطر تعرق و تب جبران بشود. برای تنفس راحتتر و برای رهایی از سرفه و نیز درمان گلودرد از دستگاه بخور کمک بگیرید. به چشمانتان استراحت بدهید، زیرا افراد مبتلا به سرخک نسبت به نور شدید و لامپ حساس میشوند. پس نور چراغها را کم کنید و در صورت نیاز از عینک آفتابی استفاده کنید. اگر نور چراغ مطالعه یا تلویزیون آزاردهنده است، بیمار باید از تماشای تلویزیون و مطالعه بپرهیزد. واکسن سرخک حاوی ویروس زنده ضعیف شده است؛ بعد از یک بار استفاده، 85 درصد از کودکان 9 ماهه و 95 درصد از کودکان 12 ماهه ایمن میشوند و تمام آنهایی که در بار اول مصونیت پیدا نمیکنند، بعد از استفاده برای بار دوم، مصون میشوند. واکسن سرخک ایمنی طولانی مدت ایجاد میکند و افراد واکسینه شده ویروس واکسن را منتقل نمیکنند. در 25 سال گذشته واكسن سرخك بصورت تركيبي با واكسنهاي سرخجه و اوريون (MMR) ارائه شده است. اين واكسن را بايد به همه كودكان در سنين 12 تا 15 ماهگي تجويز نمود. نوبت دوم واكسن را نيز در كودكان مدرسه اي در سنين 4 تا 12 سالگي توصيه ميكنند. افراد مسن تر مستعد نيز بايد واكسينه شوند. همه افراد را بايد مستعد در نظر گرفت مگرآنكه سابقه سرخك تائيد شده توسط پزشك داشته باشند يا دو دوز واكسن دريافت كرده باشند و يا آنكه بررسيهاي سولوژيك (آزمايشگاهي) آنها نشانه ايمني نسبت به سرخك داشته باشد. واكسن سرخك در مبتلايان به نقص ايمني سلولي، زنان حامله و افراديكه سابقه حساسيت به پروتئين تخم مرغ يا آنتي بيوتيك نئومايسين دارند ممنوع است. برنامه حذف سرخک و سندروم سرخجه مادرزادی به عنوان اولویت اصلی برنامههای پیشگیری و کنترل و حذف بیماری قابل پیشگیری و کنترل و حذف با واکسن از سال 1380 در کشور آغاز شد و واکسیناسیون 33 میلیون نفر (افراد 9 ماهه تا 25 ساله) ظرف مدت تنها یک ماه انجام شد. در سال 1398 ایران موفق به دریافت گواهینامه حذف سرخک از سازمان جهانی بهداشت شد. از ابتدای سال 1400 تا کنون، 85 مورد جدید ابتلا به سرخک در کشور مشاهده شده است. به دنبال این افزایش ابتلا، رییس اداره بیماریهای قابل پیشگیری با واکسن وزارت بهداشت، دکتر سیدمحسن زهرایی، ضمن تشریح برنامه واکسیناسیون تکمیلی سرخک و سرخجه در کشور، گفت: به دنبال افزایش تعداد موارد ابتلا به سرخک به 85 نفر در اوایل امسال، در وزارت بهداشت برنامهریزی شد تا در منطقه جنوب و شرق کشور به عنوان منطقهای که بیشترین ریسک تردد اتباع بیگانه و انتقال بیماری وجود دارد، عملیات واکسیناسیون تکمیلی را انجام دهیم. ایشان با تاکید بر اینکه بیماری سرخک مانند سایر بیماریهای عفونی محدود به مرزهای جغرافیایی نیست و به سرعت میتواند از کشوری به کشور دیگر منتقل شود، اظهار کرد: همانطور که میدانید سرخک مسریترین عامل بیماریزای شناخته شده است و سرایت پذیری آن از همه میکروارگانیسمهای دیگر بیشتر است در نتیجه با سفرهای بینالمللی از کشوری به کشور دیگر منتقل میشود و چون ما در منطقهای هستیم که کشورهای همسایه از نظر برنامههای ایمن سازی واکسیناسیون کودکان، ضعیف هستند و نتوانستند پوشش واکسیناسیون کافی را ایجاد کنند، بیماریهایی مانند سرخک در آنها رایج و شایع است. این عملیات همانطور که از اسمش پیدا است، تکمیلی بوده و همه بچهها در مناطق مورد هدف، حتی آنهایی که دو نوبت واکسیناسیون شدند، توصیه میشود که واکسن مجدد بگیرند. این واکسن سبب تحریک سیستم ایمنی شده و باعث میشود حداکثر ایمنی زایی در بچهها ایجاد شود.سرخک چیست
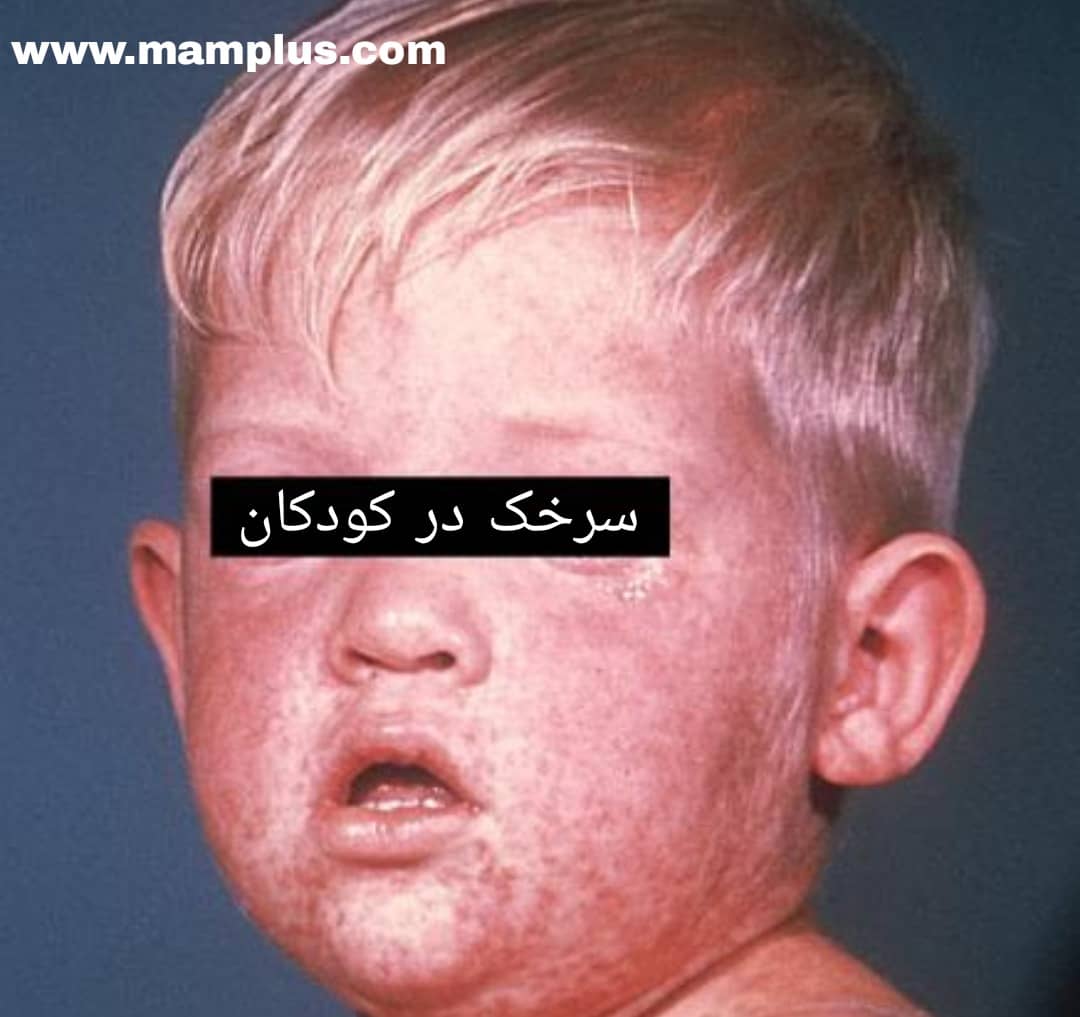
مراحل عفونت زایی سرخک
مرحله اول: عفونت و دوره نهفتگی
مرحله دوم: علائم اولیه و نشانه های نامشخص
مرحله سوم: بیماری شدید و تحریک و آزردگی پوستی
مرحله چهارم: دوره انتقال بیماری
علت ابتلا به بیماری سرخک
گروه های در معرض خطر سرخک
نوزادان و کودکان کمتر از 5 سال
افراد بزرگسال بالای 20 سال
زنان باردار
افرادی که به دلایل پزشکی واکسینه نشده اند
واکسیناسیون ناقص
واکسیناسیون کامل اما عدم ایجاد ایمنی
کمبود ویتامین A
همچنین سبک زندگی افراد نیز در افزایش احتمال ابتلا آنها به سرخک موثر است.
عوارض جانبی سرخک
اپیدمیولوژی سرخک
سرخک و حاملگی
تشخیص سرخک
درمان سرخک
درمان دارویی
درمان خانگی
پیشگیری و واکسیناسیون
سرخک در ایران
شیوع دوباره سرخک در ایران